La capsulite rétractile : vers un nouveau paradigme immunométabolique
Par Frédéric Srour. Kinésithérapeute. Président de la Société Française de Rééducation de l’Epaule. Co-fondateur de l’Epaule au TOP.
La capsulite rétractile est une pathologie longtemps réduite à une simple inflammation de la capsule articulaire. Un article collaboratif international publié dans Pain Management en 2026 (Brindisino et al.), fondée sur une synthèse de données récentes, propose une vision différente : celle d’un trouble immunométabolique systémique. Voici ce que tout kinésithérapeute devrait savoir.
Une physiopathologie qui dépasse la capsule et même l’épaule
Pendant des décennies, nous avons traité la capsulite rétractile comme une pathologie locale, centrée sur l’inflammation et la rétraction progressive du complexe capsulo-ligamentaire de l’articulation gléno-humérale.
Les connaissances récentes synthétisées par Brindisino et ses collaborateurs en 2026 nous invitent à changer notre compréhension de cette maladie, notre regard clinique et, peut-être, nos prises en charge. En effet, la capsulite devrait désormais être considérée comme un trouble immunométabolique systémique. Ce changement de vision n’est pas seulement sémantique : il bouleverse notre compréhension de la maladie et, par conséquent, nos leviers thérapeutiques.
Ce modèle, qualifié de “neuro-endocrine-immunométabolique”, invite à considérer la capsulite non plus comme un simple problème local de la capsule articulaire, mais comme l’expression locale d’un terrain systémique. L’inflammation de bas grade, les dérèglements métaboliques et le stress chronique n’y sont pas de simples associations, mais de véritables moteurs de la pathologie. Dans ce contexte, une alimentation riche en AGEs (Advanced Glycation End-products définis plus bas), la résistance à l’insuline et à la leptine, ainsi que d’autres perturbations métaboliques, participent à créer un environnement pro-fibrosant. En phase inflammatoire, ce terrain semble favoriser l’augmentation des myofibroblastes dans la capsule articulaire, contribuant progressivement à l’épaississement capsulaire, à la raideur et à la perte de mobilité.
Le saviez-vous ?
Les AGEs (Advanced Glycation End-products) sont des composés qui se forment lorsque des sucres se fixent sur des protéines. Leur accumulation est favorisée par l’âge, l’hyperglycémie et certaines habitudes alimentaires, en particulier les cuissons à haute température. Pour le clinicien, l’idée simple est la suivante : plus les AGEs s’accumulent, plus le collagène se rigidifie et moins les tissus sont souples. Dans la capsulite, ils pourraient ainsi participer à un terrain pro-fibrosant et à l’enraidissement capsulaire. Cette lecture nutritionnelle et métabolique est récente et constitue l’un des apports originaux de l’article.
En pratique : un terrain métabolique défavorable pourrait rendre les tissus capsulaires plus rigides et moins adaptables.


Mais la biologie ne fait pas tout. Ce modèle intègre également une dimension neurologique cruciale : la sensibilisation centrale. La douleur n’est pas uniquement mécanique (nociceptive) ; elle peut présenter une composante nociplastique importante, liée à une hyperexcitabilité du système nerveux central.
Enfin, les facteurs psychologiques et sociaux ne sont plus vus comme de simples conséquences, mais comme de véritables modulateurs de la pathologie. L’anxiété, la dépression, le catastrophisme, la peur et l’évitement des mouvements en lien avec la douleur, les croyances inadaptées, un soutien social insuffisant et les troubles du sommeil participent à la persistance des symptômes, à leurs retentissements, et peuvent contribuer à entretenir l’état inflammatoire systémique. Ils influencent directement le pronostic et la récupération fonctionnelle.
Qui est à risque ? Le profil immunométabolique à investiguer
En 2026, l’anamnèse ne peut plus se limiter à l’histoire de l’épaule douloureuse. Elle doit désormais investiguer le profil métabolique global de la personne soignée. L’article nous invite à être particulièrement vigilants face à certains profils.
Des facteurs prédisposants bien identifiés
Selon les données épidémiologiques solides reprises par l’article, quatre facteurs majeurs prédisposent clairement à la survenue d’une capsulite :
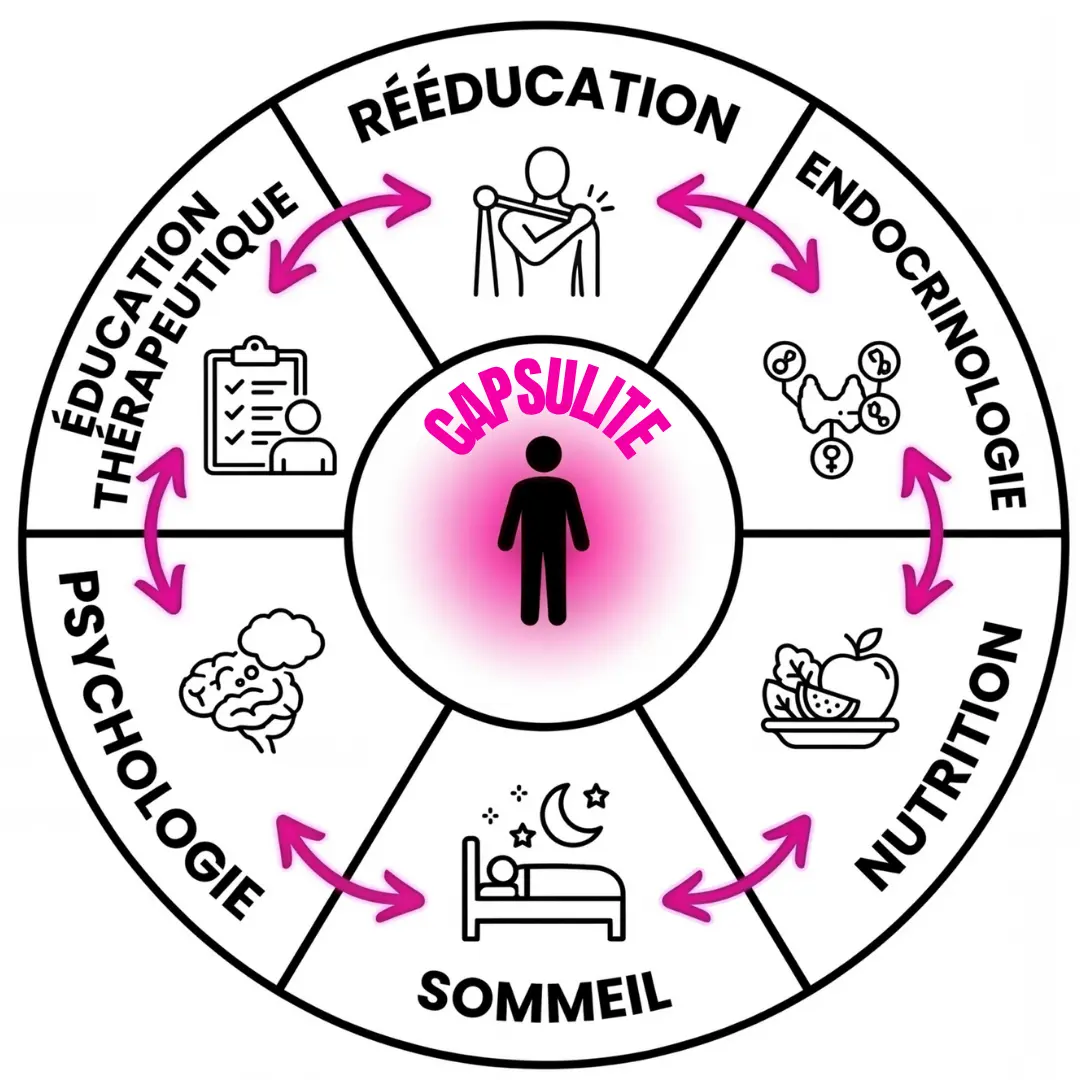
La dimension neuro-endocrinienne
Des travaux récents (notamment Navarro-Ledesma, 2025), intégrés à cet article collaboratif, suggèrent également l’importance de certains facteurs neuro-endocriniens dans ce terrain immunométabolique :

Les facteurs qui entretiennent et aggravent
Enfin, certains éléments du mode de vie et de la sphère psychologique peuvent entretenir l’inflammation de bas grade et freiner la récupération :
Le diagnostic reste avant tout clinique
Malgré la complexité biologique sous-jacente, l’article est formel : le diagnostic de la capsulite rétractile reste un diagnostic clinique. C’est l’entretien et l’examen cliniques qui priment.
Les signes cliniques à rechercher
Le tableau clinique typique associe plusieurs éléments que nous connaissons bien, mais qu’il convient de rappeler :

L’imagerie : utile, mais pas indispensable
L’imagerie ne constitue pas le gold standard diagnostique. Elle sert surtout à exclure d’autres pathologies (arthrose, tumeur) ou à confirmer l’inflammation si le tableau clinique est douteux :
Douleur nociceptive ou nociplastique : une distinction d’importance
Au-delà de la raideur, il est crucial de phénotyper la douleur du patient. S’agit-il d’une douleur purement nociceptive, mécanique, liée à l’étirement des tissus capsulaires en fin d’amplitude ? Ou sommes-nous face à une douleur nociplastique, plus diffuse, liée à une sensibilisation centrale ?
Cette distinction est fondamentale car elle oriente le phénotypage clinique et l’individualisation du traitement. Une présentation clinique à dominante nociplastique ne peut pas être abordée comme une simple raideur capsulaire. Elle impose de dépasser une lecture purement périphérique de la douleur, d’intégrer les facteurs psychologiques et sociaux, le sommeil, l’hypervigilance et le catastrophisme, et d’adapter les interventions au regard d’un système nerveux sensibilisé. La littérature sur la douleur nociplastique soutient plutôt une prise en charge progressive, fondée sur l’éducation, l’exercice global — notamment aérobie — dosé avec prudence, et la restauration de la tolérance à l’effort, plutôt que sur une logique uniquement mécanique (Ferro Moura Franco et al., 2021 – renvoyer vers ce lien : https://pubmed.ncbi.nlm.nih.gov/32976664/).
Stratifier par irritabilité avant de prescrire
Oubliez les stades chronologiques classiques qui ne reflètent pas toujours la réalité clinique de nos patients. L’article recommande vivement une stratification basée sur l’irritabilité tissulaire pour guider le traitement. C’est cette évaluation qui va dicter l’intensité de notre intervention.
Cette classification pragmatique permet d’éviter l’erreur classique qui consiste à forcer sur une épaule très irritable, au risque d’entretenir l’inflammation et de majorer la raideur réactionnelle. En phase de haute irritabilité, le rôle du kinésithérapeute est avant tout éducatif et antalgique, plutôt que mécanique.
Quelle stratégie thérapeutique en 2026 ?
La prise en charge moderne ne se résume plus à des mobilisations passives et des étirements. Elle repose sur une pyramide thérapeutique graduée, dont les fondations sont désormais métaboliques et centrées sur le mode de vie.
La médecine du mode de vie : un pilier incontournable
C’est probablement la nouveauté la plus marquante de cet article. Pour traiter une maladie immunométabolique, cela implique d’agir sur le métabolisme. Nous devons encourager nos patients à adopter une alimentation anti-inflammatoire, pauvre en aliments ultra-transformés, en excès de sucres et en produits issus de cuissons à haute température. La réduction de la consommation excessive de méthylxanthines (caféine, théine) est également évoquée.
L’alignement circadien est un autre levier puissant : limiter l’exposition à la lumière bleue le soir et respecter des horaires de sommeil réguliers aide à resynchroniser les horloges biologiques et à moduler l’inflammation. La gestion du stress par la méditation pleine conscience, le yoga ou le tai-chi est recommandée pour diminuer l’activité sympathique. Enfin, la lutte contre la sédentarité par une activité physique régulière est essentielle pour combattre l’insulino-résistance.
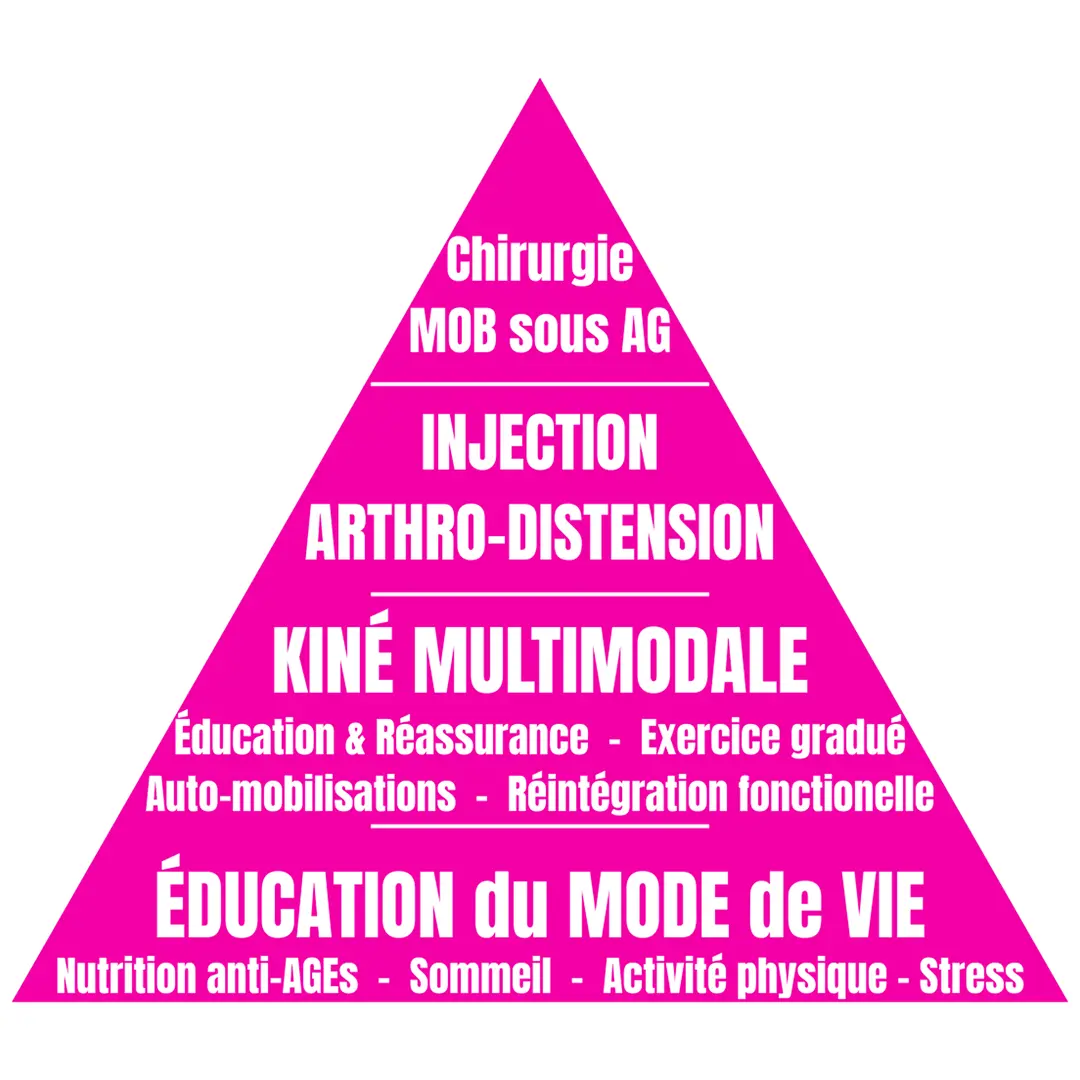
La kinésithérapie multimodale
Sur ce socle métabolique, la kinésithérapie garde une place centrale, à condition d’être multimodale et adaptée :
Les injections : quand et comment ?
Lorsque la douleur est le facteur limitant majeur (NPRS ≥ 7), l’injection intra-articulaire de corticoïdes ne doit pas être considérée comme le signe d’un échec du traitement conservateur, mais comme un véritable adjuvant thérapeutique efficace. L’article recommande une dose de 40 mg de triamcinolone ou de méthylprednisolone. L’approche multi-sites (espace gléno-huméral + bourse sous-acromiale + capsule postérieure + long chef du biceps) pourrait être supérieure à une injection unique, et le guidage échographique est fortement recommandé pour la précision.
L’hydrodilatation (injection de grand volume de sérum salé) constitue une alternative intéressante pour améliorer la mobilité.
Rappelons que l’étude UK FROST suggère qu’à un an, les stratégies conservatrices incluant une kinésithérapie structurée, éventuellement associée à une injection, n’apparaissent pas inférieures aux options chirurgicales sur les critères fonctionnels principaux, tout en évitant l’escalade invasive d’emblée et les risques inhérents à toute chirurgie.
À noter : le PRP et l’acide hyaluronique ne sont pas recommandés en première intention par manque de preuves suffisantes.
La chirurgie : en dernier recours
La mobilisation sous anesthésie (MUA) ou la libération arthroscopique restent des options de dernier recours. Elles ne doivent être envisagées qu’après échec d’un traitement conservateur bien conduit, car elles ne montrent pas de supériorité à long terme.
L’approche interdisciplinaire
Pour véritablement traiter la personne et pas seulement l’épaule, l’article préconise la constitution d’une équipe autour du patient. Idéalement, celle-ci inclurait l’orthopédie, la kinésithérapie, mais aussi l’endocrinologie, la nutrition et la psychologie, avec l’appui éventuel d’un suivi numérique pour maintenir le lien.

Tips pour le cabinet
Conclusion
La capsulite rétractile devrait désormais être envisagée comme le signal d’alarme d’une dysrégulation systémique plus large. Notre que kinésithérapeutes doit évoluer pour dépasser le simple traitement articulaire local et englober le terrain biologique, neurologique, psychologique et social de la personne soignée.
La stratification par niveau d’irritabilité et l’approche interdisciplinaire constituent les deux pivots de cette prise en charge moderne. En adoptant cette vision globale, nous proposons une stratégie plus pertinente, plus cohérente, davantage centrée sur le patient et résolument bienveillante.

La note au TOP
Ce que cet article change vraiment, ce n’est pas seulement notre compréhension théorique de la capsulite rétractile, c’est notre regard sur la personne soignée. Pendant longtemps, nous avons raisonné en termes d’épaule raide, de capsule inflammatoire, de mobilité à récupérer. Brindisino et ses collaborateurs nous obligent à élargir notre prisme d’observation et de compréhension de cette maladie : derrière l’épaule, il y a parfois un terrain métabolique, inflammatoire, nerveux, psychologique et social qu’on ne peut plus se permettre d’ignorer.
Autrement dit, la capsulite n’est plus une pathologie à traiter uniquement localement ; elle devient aussi un signal clinique systémique à interpréter. Et c’est probablement là que cet article est le plus stimulant pour nous, kinésithérapeutes : il nous redonne un rôle central dans le repérage des profils à risque, dans le phénotypage de la douleur et dans l’orientation vers une prise en charge plus globale, plus fine et plus moderne.
Il rappelle aussi quelque chose d’essentiel, que l’on oublie parfois dans la pratique : une épaule très douloureuse et très irritable ne s’améliore pas à coups de techniques manuelles. Dans certaines phases, la meilleure décision clinique n’est pas d’en faire plus, mais de faire juste. Mieux dormir, mieux doser, mieux expliquer, mieux orienter : c’est parfois là que commence le vrai traitement.
Référence
Brindisino F., Mertens M.G.C.M., Salamh P., Navarro Ledesma S., Hamed D.H., Struyf F., Vanhoenacker F., Policastro P.O., Rezende Camargo P., Rossettini G. “Beyond the capsule: an integrated perspective on the wide world of frozen shoulder. A collaborative viewpoint.” Pain Management, 2026.
